Niedawno konsultowałem pacjentkę, która od wielu miesięcy skarżyła się na nawracający krwiomocz, bolesne parcie na mocz, niewielki białkomocz i leukocyturię (okresowo jałową).
 (Tak wyglądał jej krwisto zabarwiony mocz pacjentki – zdjęcie udostępnione przez chorą, która wyraziła zgodę publikację obrazu na blogu).
(Tak wyglądał jej krwisto zabarwiony mocz pacjentki – zdjęcie udostępnione przez chorą, która wyraziła zgodę publikację obrazu na blogu).
Chora była konsultowana przez kilku specjalistów. Wykonano badania usg, tomografię komputerową jamy brzusznej, badania moczu (w tym posiewy moczu). Wykonane przed dwoma laty rtg klatki piersiowej podobno było w granicach normy. W badaniu ogólnym moczu – 8-2024 stwierdzano erytrocyturię (E świeże 1-3 w pw, E wyługowane 3-5 w pw (N<2), białkomocz niewielkiego stopnia (24 mg/dl = 240 mg/l) i leukocyturię 500/ul, L 15-20 w pw) i dość liczne bakterie w pw. W posiewie moczu z 8-2024 – E.coli 10^4 ESBL ujemny. Lekarz urolog wykonał cystoskopię – nie stwierdził zmian nowotworowych, natomiast w obrębie trójkąta błona śluzowa była przekrwiona, pojemność pęcherza była zachowana.
Ponieważ dotychczas nie udało się ustalić przyczyn krwiomoczu zaleciłem obserwację w oddziale nefrologicznym (z ewentualną biopsją nerki – pod kątem m.in.nefropatii IgA) oraz badanie QuantiFeron w kierunku gruźlicy. Pacjentka negowała kaszel, krwioplucie, chudnięcie, nocne poty oraz kontakt z osobami chorymi na gruźlicę. Miała jedynie krótkotrwały kontakt z 1 osobą z Ukrainy (ale prawdopodobnie już wcześniej miał opisane dolegliwości).
Po dwóch dniach pacjentka poinformowała mnie o dodatnim wyniku testu QuantiFeron TB Gold Plus (wynik: prawdopodobne zakażenie Mycobacterium tuberculosis). Zaleciłem wykonanie bakteriologicznego badania moczu w kierunku BK i zgłoszenie się do POZ w celu rozpoczęcia dalszej diagnostyki w kierunku gruźlicy układu moczowego w Poradni Gruźlicy i Chorób Płuc.
Oceniając wartość diagnostyczną testu należy zwrócić uwagę, że wykonany test Quantiferon pozwala wykryć aktywne lub latentne zakażenie gruźlicą. Na wynik testu nie ma wpływu wcześniejsze szczepienie BCG p-ko gruźlicy i krzyżowa reakcja z prątkami niegruźliczymi (inaczej niż w próbie tuberkulinowej Mantoux). Wynik jest dostępny w ciągu 24 godzin.
Diagnostyka gruźlicy jest czasochłonna, kosztowna i rozbudowana. Bardzo ładnie proces ten opisano na stronach firmy Euroimmun ( Gruźlica – jak diagnozować?- Izabella Podsiadły) oraz Diagnostyka gruźlicy – Euroimmun.(opis T-SPOT)
Przed ostatecznym rozpoznaniem i leczeniem gruźlicy należy potwierdzić bakteriologicznie zakażenie prątkiem gruźlicy (badania mikroskopowe, PCR, posiewy moczu na specjalnych podłożach i ocenić jego ewentualną lekooporność -np. test Mycobacterium tuberculosis complex – określa wrażliwość na rifampicynę met. Real Time-PCR – testem o dużej czułości jest Xpert MTB/RIF Ultra).
Wykrycie gruźlicy i jej wczesne leczenie może uchronić pacjentkę przed poważnymi powikłaniami oraz zapobiec zachorowaniu osób mających z nią kontakt. Należy dodać, że w przypadku prątków lekoopornych koszt kuracji takiej osoby, to ponad 240 tys. złotych. Im mniej osób zarazi się takimi prątkami, tym większa oszczędność dla NFZ. Pamiętajmy, że w Polsce obowiązuje przymus wielomiesięcznego leczenia gruźlicy. Wiązać się to może ze zrujnowaniem życia rodzinnego i finansowego.
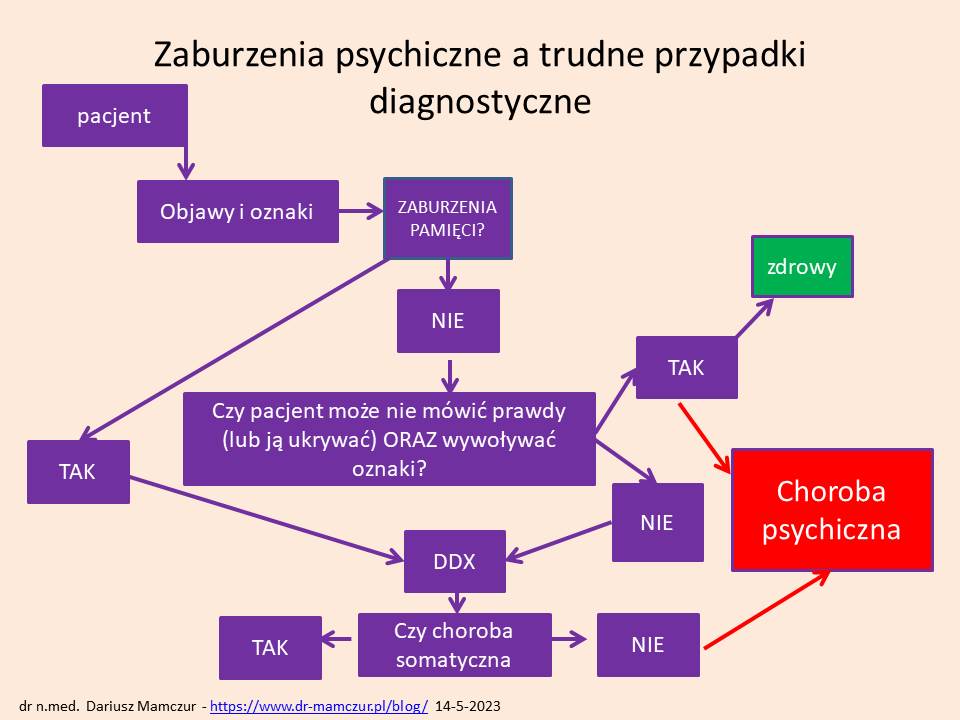
Na czym polegał problem diagnostyczny tej pacjentki?
Gruźlica jest chorobą rzadką (11,2/100tys. osób – a o chorobie rzadkiej mówimy, gdy jest jej poniżej 50/100 tys.). Natomiast izolowana gruźlica układu moczowego stano 0,045 osób na 100tys mieszkańców Polski w 2023 r. (czyli spełnia kryteria choroby ultrarzadkiej – tj. <2/100.000 osób) – tak więc w przypadku tej pacjentki wykryłem chorobę ULTRARZADKĄ w Polsce.
Na pierwszy rzut oka może wydawać się, że postawienie takiego rozpoznania było proste. Skoro to jest takie łatwe, to dlaczego poprzedni lekarze nie wdrożyli diagnostyki w kierunku tbc?
Problem diagnostyczny tkwi nie tylko w samej chorobie, ale też w mentalności i doświadczeniu (w tym własnym doświadczeniu życiowym) lekarza oraz szybkiej dostępności do badań diagnostycznych.
1. Omawiając rolę lekarza w diagnostyce gruźlicy należy porównać różnice pokoleniowe między lekarzami.
Jestem z pokolenia, które otarło się o epidemię gruźlicy w Polsce (po wojnie – w latach 50-tych XX wieku w Polsce 1osoba na tysiąc była zarażona prątkiem gruźlicy. (1/1000 = 100/100.000 osób), wykonywano skrupulatnie szczepienia BCG, lekarz mentalnie wiedział, że może mieć kontakt z gruźlicą. Co roku wykonywano obowiązkowe zdjęcia rtg klatki piersiowej, pacjenci byli izolowani w szpitalach. W czasie obserwacji szpitalnych oraz przy ocenie rtg klatki piersiowej miano nawyk szukania gruźlicy (pamiętam, jak szukaliśmy w płucach jam gruźliczych, płynu w opłucnej oraz zwłóknień w szczytach płuc). W kinach, na filmach propagandowych pokazywano milicjantów, którzy wystawiali mandaty za splunięcie na ulicy. Takiego bagażu doświadczeń nie ma młode pokolenie lekarzy. Koledzy mają prawo wierzyć, że gruźlica nie jest problemem w obecnych czasach. Myśli się o gruźlicy jak o społecznie chorobie rzadkiej (czyli < niż 50 /100,000 mieszkańców). Być może wojna w Ukrainie i napływ uchodźców z tego kraju oraz podróże do krajów będących największymi ogniskami gruźlicy na świecie (np. Indie) może zmienić częstość występowania tej choroby w Polsce.
Cała sytuacja mojej diagnostyki przypomina stary dowcip o mechaniku, który mówił, że wysoka zapłata należała się mu nie za uderzenie młotkiem. ale za to, że widział gdzie uderzyć. 🙂

Podsumowując, czy jeśli zapytalibyśmy rezydenta jak zdiagnozować gruźlice miałby z tym większy problem? Myślę, że od razu zleciłby rtg klatki piersiowej, test Quantiferon i posiewy plwociny (może o moczu od razu by nie pomyślał?).
Jak widać mając podejrzenie rozpoznania łatwiej jest przeprowadzić diagnostykę choroby, w drugą stronę to nie jest już takie proste, czasem jest to już SZTUKA medyczna 🙂
Nieraz zdarzyło się nam patrzeć na jakiś obraz i nie wiedzieliśmy co przedstawia. Dopiero, gdy ktoś pokazał na istotne szczegóły bez problemu mogliśmy odgadnąć co obraz przedstawia. Często patrzymy a nie widzimy. Stoimy na diamentowym polu, ale za szczęściem gonimy daleko od domu.
Dlatego takie przypadki nazywam trudnymi przypadkami diagnostycznymi, choć pozornie nie są one trudne. Jestem zwolennikiem wstecznej (regresywnej) analizy problemu i realizacji projektu. Najpierw analiza problemu, potem cel a dopiero potem wstecznie kroki realizacji projektu. W efekcie po zakończeniu pracy rozwiązanie czytamy od problemu do jego celu
2. Jeśli chodzi o trudności diagnostyki różnicowej wywołane przez samą chorobę, to – niestety jak w wojskowym powiedzeniu “Typowe to są tylko buty wojskowe”.
Choroby przybierają różne maski kliniczne, nie zawsze są obecne typowe objawy chorobowe, zmiany w badaniach laboratoryjnych i obrazowych. Choroba może być w fazie ostrej lub przewlekłej – lub utajonej (jak w latentnej gruźlicy). Może rozwijać sie powoli lub piorunująco. Choroba może występować rzadko w populacji, dlatego lekarz o niej nie pamięta lub nie rozpoczyna od niej diagnostyki (nie szuka “zebry, tylko konia”).Chory może w czasie badań nie prątkować. Gruźlica wymaga nietypowych testów a zastosowanie leczenia “w ciemno” pojedynczym antybiotykiem nie daje pozytywnych rezultatów (inaczej niż w zwykłych infekcjach – rozpoznania ex juvantibus). Zakażenie może ujawnić się po latach. Wielu pacjentów jest zdziwionych, że gruźlica może zająć inne narządy niż płuca.
A. Częstość występowania gruźlicy w Polsce.
W Polsce w 2023 r. na gruźlicę zachorowało 4436 (więcej o 122 przypadki niż w 2022) – zapadalność roczna to 11,2 osoby na 100 tysięcy mieszkańców (11,2/100.000). Z powodu gruźlicy zmarło w 2022 r. – 472 osoby. Najczęstszą postacią gruźlicy była gruźlica płuc, która stanowiła w 2023 roku 96,1% (96,2%) wszystkich zachorowań. Chorzy tylko na gruźlicę pozapłucną – 171 (166) przypadków – współczynnik 0,5 (0,4) stanowili 3,9% (3,8%) ogółu chorych w 2023 roku. Podobnie jak w latach wcześniejszych, najczęstszą postacią gruźlicy pozapłucnej (uwzględniono tylko chorych bez współwystępujących zmian w płucach) było gruźlicze zapalenie opłucnej – 69 (57) zachorowań – 40,4% wszystkich przypadków o lokalizacji pozapłucnej. Na drugim miejscu była gruźlica obwodowych węzłów chłonnych – 25 chorych, kolejno gruźlica układu moczowego – 18 chorych, gruźlica kości i stawów – 14 chorych, w tym 5 przypadków gruźlicy kręgosłupa, 7 chorych na gruźlicę układu nerwowego, kolejno 5 zachorowań na gruźlicę otrzewnej i przewodu pokarmowego (wg GRUŹLICA I CHOROBY UKŁADU ODDECHOWEGO W 2024 – Maria Korzeniewska –Koseła- Instytut Gruźlicy i Chorób Płuc Warszawa.)
Niestety z powodu wojny w Ukrainie do Polski przybyło wielu uchodźców. Do tego czasu Ukraina, Rosja, Białoruś miały znacznie większe niż w Polsce liczby chorych na gruźlicę (w tym na wielolekooporną). Szacunkowa zapadalność na gruźlicę wynosi w Ukrainie 73 na 100 000 mieszkańców w porównaniu ze średnią w krajach UE/EOG wynoszącą 9,5 na 100 000 mieszkańców. W 2020 r. w Ukrainie zgłoszono 19 521 przypadków gruźlicy (zapadalność 44,6 na 100 000 mieszkańców).
Największe ogniska gruźlicy na świecie tj. – 56% globalnego obciążenia gruźlicą odnotowano w Indiach (26%), Indonezji (10%), Chinach (6,8%), Filipinach (6,8%) i Pakistanie (6,3%). (Pamiętajmy o tej statystyce wybierając się w odległe rejony świata. Zdarzało się, że jeden prątkujący chory na gruźlicę zdołał zakazić większość pasażerów lotu samolotem – winny temu był zamknięty obieg powietrza). Dlatego ważny jest wywiad środowiskowy pacjenta, jego podróże lub kontakt z osobami za wschodniej granicy i dość częsty w Polsce – przybyłymi z Indii.
B. Gruźlica pozapłucna w Polsce jest nietypowym wariantem i to rzadkiej choroby. (stanowi 3,9% ogółu chorych na gruźlicę)
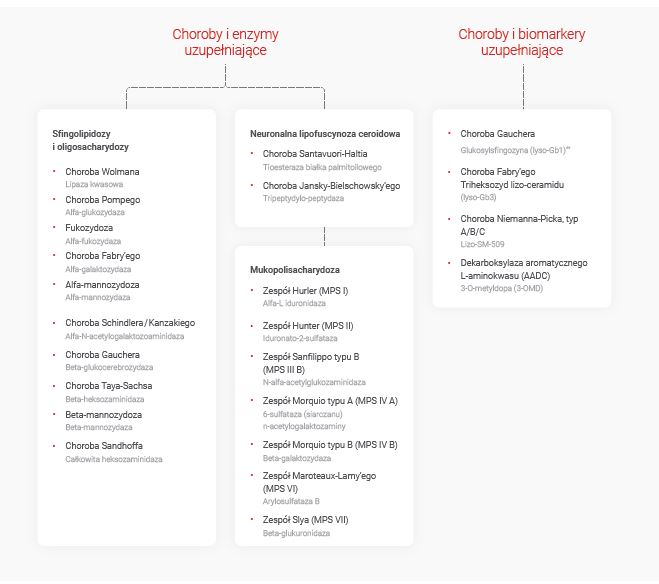
- GRUŹLICA UKŁADU MOCZOWEGO
- Jedną z jej postaci jest Gruźlica układu moczowego (0,4% chorych na gruźlicę w 2023 r.)
( Medycyna Praktyczna -Interna-Jan Duława, Robert Drabczyk) ” ujawnia się dopiero po upływie 5–15 lat od pierwotnego zakażenia.
Do zakażenia dochodzi najczęściej drogą zstępującą poprzez naczynia krwionośne (krwiopochodna) lub limfatyczne, choć możliwe jest również zakażenie wstępujące z moczu lub ejakulatu. Wśród najistotniejszych czynników ryzyka gruźlicy moczowo – płciowej należy wymienić kontakt z prątkiem gruźlicy (chory człowiek, zwierzę, materiał biologiczny, woda) oraz gruźlicę o innym umiejscowieniu (aktywną lub po leczeniu).
- Obraz kliniczny gruźlicy układu moczowego to objawy związane z zajęciem pęcherza moczowego, moczowodów i nerek. Objawy ogólne występują rzadko.
W gruźlicy układu moczowo-płciowego: dominują objawy miejscowe (częste oddawanie moczu lub ból przy mikcji), często dyskretne. U kobiet zajęcie układu płciowego może się objawiać bólem w miednicy i zaburzeniami miesiączkowania; choroba może doprowadzić do bezpłodności. U mężczyzn może dojść do zapalenia gruczołu krokowego lub najądrzy. (Gruźlica układu moczowego i płciowego – klasyfikacja, diagnostyka i leczenie – Sławomir Poletajew artykuł ukazał się w Przeglądzie Urologicznym 2017/1 (101)
Gruźlicę może sugerować kilka sytuacji klinicznych, w tym:
-nawrotowe zakażenia układu moczowego;
-jałowy ropomocz;
–zmniejszenie objętości pęcherza moczowego;
-obecność ropy lub krwi w nasieniu;
-obecność przetok mosznowych, kroczowych lub lędźwiowych.
Stopnie zaawansowania gruźlicy – w tabeli cytowanego artykułu
U większości pacjentów zachorowanie ma gwałtowny początek, jednak w 32-40% przypadków przebieg choroby jest przewlekły, a objawy nieznaczne lub nieobecne. Wśród najczęstszych skarg zgłaszanych przez pacjentów należy wymienić:
–kolkę nerkową (24%) i krwiomocz (20%) u pacjentów z gruźlicą układu moczowego;
–bóle okolicy lędźwiowej (80%) i/lub dysurię (54%) u pacjentów z gruźlicą nerek;
–częstomocz, parcia naglące i krwiomocz u pacjentów z gruźlicą pęcherza moczowego;
-bóle krocza, dysurię, hematospermię u pacjentów z gruźlicą gruczołu krokowego;
–obrzęk i ból najądrza u pacjentów z gruźlicą najądrzy, która może być wstępem do wtórnej gruźlicy jąder.
- Rozpoznanie: Badanie moczu wykazuje leukocyturię przy ujemnych wynikach posiewów moczu (jałowy ropomocz); w późniejszym okresie pojawia się białkomocz i – czasami – krwiomocz. Badania obrazowe mogą ujawnić zniekształcenie układu kielichowo-miedniczkowego, zwężenie lub niedrożność moczowodu oraz pęcherz moczowy o pogrubiałych ścianach i małej pojemności. Rozpoznanie zwykle wymaga wykonania wielokrotnych posiewów moczu w kierunku prątków gruźlicy, rzadziej ustala się na podstawie badania histologicznego i posiewu tkanek uzyskanych w trakcie endoskopii dróg moczowych.”
- Trudności diagnostyki laboratoryjnej i obrazowej
Pojawienie się zmian w układzie moczowym (Gruźlica układu moczowego i płciowego – klasyfikacja, diagnostyka i leczenie Sławomir Poletajew artykuł ukazał się w Przeglądzie Urologicznym 2017/1 (101)
może trwać wiele lat od pierwotnego zakażenia (5-15 lat), a zmiany wykrywalne w badaniach obrazowych i cystoskopii długo mogą nie być widoczne.
Dlatego też, takie rozpoznanie nie nasuwa się w początkowej fazie diagnostyki krwiomoczu (w pierwszej kolejności próbuje się wykluczyć “wielkie ryby” – tj choroby częste w populacji, ze standaryzowanym pakietem badań dostępnych “od reki”) = czyli kamicę nerkową i zmiany nowotworowe układu moczowego, kłębuszkowe zapalenia nerek (nefropatia IgA) oraz typowe zakażenia układu moczowego. Niestety prątków gruźlicy nie wykrywa się w standardowych posiewach. Trzeba wykonać celowane badania mikroskopowe (rozmaz moczu – barwieniu metodą Ziehla i Neelsena – wynik w ciągu 24 godzin) , szybkie posiewy moczu w kierunku tbc a zwykłe w kierunku BK trwają od 6 tygodni do 2 miesięcy).
Z tego co wiem, lekarz POZ nie dysponuje możliwością wykonania testu IRGA (Quantiferon). Czy kieruje do Poradni Przeciwgruźliczej przy braku zmian w rtg płuc i negatywnym wywiadzie środowiskowym? Myślę, że rzadko. (Gruźlica w praktyce lekarza rodzinnego – J Romaszko · 2021 Via Medica Journal)
W przypadku zakażenia układu moczowego bakterii gruźlicy nie można wykryć standardowymi posiewami moczu w kierunku bakterii beztlenowych i tlenowych. Posiewy często wychodzą jałowe, pomimo leukocyturii. Trzeba wykonać badania celowane – ocena preparatu moczu, z odpowiednim barwieniem, drogie testy PCR lub wielomiesięczne posiewy moczu na specjalnych podłożach. Dopiero po 2 miesiącach, przy braku wzrostu bakterii można wykluczyć gruźlicę.
Badania laboratoryjne obejmują “badania moczu, testy prowokacyjne i badania histologiczne. U pacjentów z gruźlicą układu moczowo-płciowego ropomocz i krwiomocz stwierdza się odpowiednio w 90-100% i 50-60% przypadków. Podstawowym badaniem diagnostycznym pozostaje posiew i rozmaz moczu, przy czym izolacja Mtb udaje się obecnie w około 50% przypadków. W przypadku części zakażeń możliwa jest izolacja współistniejących innych bakterii. Z tego powodu zaleca się pobranie moczu co najmniej trzykrotnie, optymalnie pięciokrotnie. Odmiennie niż w przypadku innych zakażeń układu moczowego, identyfikacja pojedynczego prątka uprawnia do rozpoznania gruźlicy. Ponadto zaleca się badanie ejakulatu i płynu nasiennego. Opracowano szereg metod diagnostycznych (rozmaz bezpośredni, mikroskopia luminescencyjna, posiew metodą Lowensteina-Jensena, posiewy płynne Middlebrook 7H9/Bactec MGIT, reakcja polimerazy łańcuchowej – PCR, amplifikacja kwasów nukleinowych i inne”
Mikrobiologiczna diagnostyka gruźlicy wymaga zastosowania kilku metod równocześnie →tab. 28.1-3. U każdego pacjenta z podejrzeniem gruźlicy zbadaj ≥2 próbki materiału i wykonaj badanie genetyczne na obecność prątków wraz z określeniem ich lekooporności. Testy genetyczne nie powinny nigdy zastępować innych metod, lecz je uzupełniać (należy także wykonać badanie bakterioskopowe i posiew). Przy podejrzeniu gruźlicy pozapłucnej stosuj te same metody, co w przypadku gruźlicy płucnej (pamiętaj o badaniach mikrobiologicznych materiału pobranego podczas zabiegów inwazyjnych). W przypadku wyhodowania prątków niegruźliczych (np. M. kansasii, M. xenopi, M. avium-intracellulare [MAC], M. fortuitum) przed podjęciem decyzji o leczeniu należy wnikliwie rozważyć ewentualne środowiskowe źródło ich pochodzenia (np. woda wodociągowa).
Badania obrazowe u pacjentów z podejrzeniem gruźlicy układu moczowo-płciowego obejmują: ultrasonografię, badania z wykorzystaniem promieni Roentgena i badania endoskopowe. Badanie USG dostarcza jedynie pośrednich przesłanek, sugerujących możliwość zakażenia Mtb. Szczególnie alarmujący powinien być nieprawidłowy obraz nerek u mężczyzn zgłaszających objawy przewlekłego zapalenia stercza. Ogniska gruźlicze mogą mieć charakter zarówno homo-, jak i heterogennych ognisk o obniżonej lub podwyższonej echogeniczności. W badaniach radiologicznych do typowych cech gruźlicy należy zaliczyć:
–zwapnienia widoczne w przeglądowych zdjęciach RTG;
-jamy gruźlicze w badaniach kontrastowych (urografia, uretrografia);
-jamy gruźlicze, zwapnienia, ogniska martwicy i serowacenia w tomografii komputerowej.
Charakter zmian powoduje, że badania radiologiczne umożliwiają rozpoznanie gruźlicy dopiero w kolejnych stadiach jej zaawansowania. U pacjentów z objawami dysurycznymi w przebiegu gruźlicy konieczne jest wykonanie badania cystoskopowego, połączonego z pobraniem wycinków z ognisk zmienionej śluzówki dla badań histologicznych i mikrobiologicznych. Endoskopia górnych dróg moczowych potencjalnie może uwidocznić owrzodzenie gruźlicze.
Po takiej analizie trudności diagnostycznych gruźlicy układu moczowego można zrozumieć, że nie jest to proste i oczywiste zadanie. Bywa, że rozpoznanie jest zasługą innych kolegów, którzy wykluczyli już podstawowe choroby, a ostatni lekarz może skupić się na innych, rzadkich rozpoznaniach. Medycyna często uczy pokory i wytrwałości diagnostycznej. Także w tej sytuacji może się okazać, że testy bakteriologiczne nie potwierdzą rozpoznania, a test Quantiferon był fałszywie dodatni, lub testy bakteriologiczne będą falszywie ujemne. Nie zawsze profesor postawi rozpoznanie, bywa, że student medycyny lub rezydent odniesie sukces diagnostyczny. Trzeb wiedzieć, że na wstępnym etapie może być wiele niepowodzeń.