Polskie przysłowie mówi “Co było a nie jest nie pisze się w rejestr“,
Zgodnie z definicją słownika wsjp – oznacza to, że “nie należy żyć przeszłością, ale zajmować się sprawami dnia dzisiejszego, bo to, co było, nie jest ważne“. Można też tu zacytować słowa Heraklita – o braku stałości w świecie “Panta rhei” (wszystko płynie).
W medycynie powyższe stwierdzenie może być na wagę życia i śmierci. Odnosi się to między innymi do dynamiki przebiegu choroby oraz tego, czy występują dolegliwości, objawy chorobowe oraz zmiany w odchyleniach w badaniach dodatkowych. To co stwierdzano wczoraj (lub nawet przed kilkoma minutami) może być nieadekwatne do aktualnego stanu chorego i wymagać natychmiastowej interwencji. To, że wczoraj wielki autorytet medyczny na podstawie prawidłowych badań dodatkowych orzekł, że pacjent jest zdrowy, nie oznacza, że miał rację w kontekście dzisiejszego obrazu tej samej choroby. Nasz organizm nie uznaje autorytetów. Zmienia się co sekundę, wymyka się wielu utartym schematom. Dlatego ważny jest aktualny stan chorego i samopoczucie (wyniki mogły ulec zmianie, lub były fałszywie ujemne).
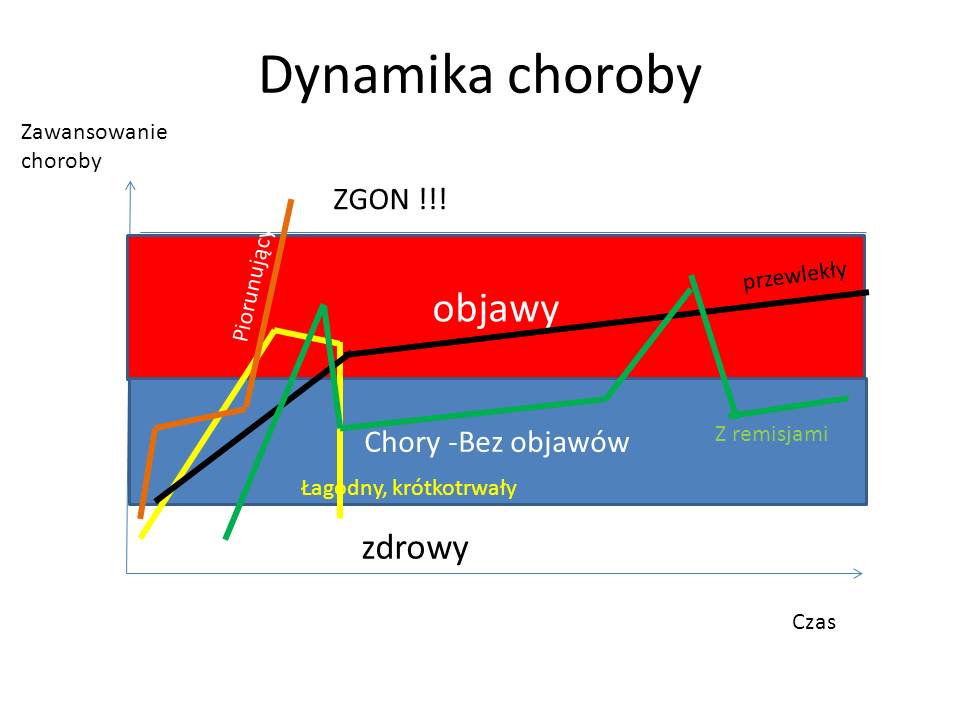
Pewne choroby przebiegają łagodnie i przewlekle, nie zagrażając życiu pacjenta. Jednak zdarzają się schorzenia przebiegające w sposób dynamiczny – PIORUNUJĄCY (bywa też, że skąpo-objawowo), które w ciągu minut lub kilku dni mogą doprowadzić do zgonu pacjenta.
Niektórzy mówią o nich “czerwone flagi” – tak oznacza się w diagnostyce różnicowej choroby, które należy wykluczyć w pierwszej kolejności, ponieważ mogą doprowadzić szybko do śmierci pacjenta lub nieodwracalnych powikłań zdrowotnych. Lekarze są wyczuleni np. na zawał serca, zaburzenia rytmu serca, udary mózgu, masywne krwawienia, ciała obce w drogach oddechowych, zatrucia. Z tymi sytuacjami spotykają się często. O sukcesie terapeutycznym decydują dosłownie minuty.
Problem pojawia się z chorobami rzadkimi tj. takimi, które dotyczą mniej chorych niż 5 osób na 10 tys. osób populacji, nie mówiąc o chorobach ultrarzadkich tj. mniej niż 1 chory na 50 tys. osób w populacji. (Polski Rejestr Wrodzonych Wad Rozwojowych Katedra i Zakład Genetyki Medycznej Uniwersytetu Medycznego w Poznaniu).
Jednak największe kłopoty diagnostyczne pojawiają się w przypadku chorób z zakresu wąskich specjalizacji. Dotyczy to szczególnie chorób endokrynologicznych, onkologicznych oraz hematologicznych. W początkowych fazach pacjent mimo trwającej choroby może czuć się dobrze, nie mieć dolegliwości chorobowych, objawów w badaniu przedmiotowym oraz niewielkie odchylenia w badaniach dodatkowych. Potem nasilają się zmiany w morfologii krwi, szpiku, ale objawy są dyskretne. Po okresie przełomu i pojawieniu się objawów chorobowym – schorzenie może być już być bardzo zaawansowane – można przeoczyć najlepszy (rokujący wyleczenie) okres dla pacjenta.
Z taką chorobą prawdopodobnie ostatnio spotkałem się u mojej pacjentki (pisze prawdopodobnie ponieważ nie było sekcji, nie dysponuje także końcową dokumentacją szpitalną). Od pierwszej wizyty u mnie (dotychczas zdrowej pacjentki) do nagłej śmierci upłynął zaledwie miesiąc.
Chorobą tą jest TTP (thrombotic trombocytopenic purpura) – Zakrzepowa plamica małopłytkowa.- zespół Moschcowitza – rocznie choruje około 4-6 mln ludzi na świecie (niektórzy podają, że rocznie odnotowuje się około 4–11/1 000 000 przypadków TTP. Wśród nich 95% stanowi postać nabyta, a tylko w 5% mamy do czynienia z postacią wrodzoną.(“Zakrzepowa plamica małopłytkowa – opis przypadku Krystyna Reichert , Magdalena Pikul , Małgorzata Kuca ) . “Jest to choroba, której istotą jest powstawanie zakrzepów w naczyniach włosowatych i drobnych tętniczkach, co prowadzi do wystąpienia typowej pentady objawów: małopłytkowości ze zużycia, niedokrwistości hemolitycznej mikroangiopatycznej, gorączki oraz cech uszkodzenia różnych narządów, głównie niewydolności nerek i zaburzeń neurologicznych. Schorzenie to zaliczane jest do grupy tzw. mikroangiopatii zakrzepowych. Wyróżniamy dwie główne postaci TTP – wrodzoną (rodzinną, dziedziczną, tzw. zespół Upshawa-Schulmana) – związaną z defektem genetycznym – oraz postać nabytą (idiopatyczną) związaną z wytwarzaniem autoprzeciwciał”. “W chwili obecnej przy zastosowaniu właściwej terapii śmiertelność wynosi około 10–20%, w przeszłości 90% przypadków kończyło się zgonem.”
Opis dolegliwości chorej i jej problemów diagnostycznych posłuży mi do uzasadnienia tytułu tego wpisu (dlaczego badania zaledwie sprzed miesiąca mogą uśpić czujność lekarza) i mam nadzieję skłoni lekarzy do uwzględniania tej jednostki chorobowej w swojej diagnostyce różnicowej.
Pacjentka lat 80, dotychczas nie chorowała na żadne choroby przewlekłe. Dwa miesiące temu pojawił się uporczywy suchy kaszel. Leczona przez lekarza POZ antybiotykami. Po miesiącu kaszel ustąpił. Jednak pacjentka zaczęła się gorzej czuć, była zmęczona, miała niewielką duszność wysiłkową. Rtg klatki piersiowej nie wykazało odchyleń od stanu prawidłowego. Lekarz POZ planował wykonie gastroskopii i kolonoskopii w celu wykluczenia choroby nowotworowej. Wówczas rodzina poprosiła mnie o konsultację (pomimo,że pacjentka uważała, ze chorobę ma już za sobą). Podczas mojego badania chora w stanie ogólnym dobrym, w pełnym, logicznym kontakcie, chodząca, w pełni sił, bez niedowładów i zmian osłuchowych w sercu i płucach. Skóra różowa, bez podbiegnięć krwawych, spojówki nie zażółcone, bez oporów patologicznych w obrębie jamy brzusznej. W badaniu stwierdziłem około 4 cm twardy guz szyi w okolicy żuchwy na wysokości uszkodzonego zęba trzonowego. W zleconych przeze mnie badaniach stwierdziłem Hb 10,4 g/l, Leukocyty 15 tys., płytki 120 tys, d-dimery 750, bez krwi utajonej w stolcu.Rozważałem wówczas ropień okołozębowy, guz szyi (w tym ślinianki), promienicę szyjną i płucną, chłoniaka oraz zatorowość płucną. Skierowałem pacjentkę do chirurga szczękowego. Konsultowana następnego dnia. Stomatolog uznał, że zmiana nie ma związku z chorym zębem i skierował pacjentkę na USG ślinianki i biopsję guza do szpitala klinicznego. Wynik BAC z badaniem immunohistochemicznym uzyskano po około 3 tygodniach. Rozpoznanie – rozrost limfo-proliferycyjny. Pacjentka nagle zaczęła się gorzej czuć, mąż zauważył, że chora nie ma sił, zasłabła 1 raz w domu. W środę zgłosiła się do lekarza POZ – wystawiono skierowanie do klinicznego oddziału chorób wewnętrznych. Chora pojechała tam o własnych siłach. Lekarz SOR poprosił o konsultację hematologa. Na podstawie badania i wyników (prawdopodobnie sprzed 3 tygodni) nie zakwalifikowano chorej do leczenia szpitalnego. Po około 6 godzinach spędzonych w szpitalu wróciła do domu. Nie miała jednak siły nawet dojść do łazienki. Mąż zaniepokojony wezwał pogotowie. Zbadano saturację (98), stwierdzono, że chora jest w dobrym stanie, a karetka nie jest taksówką. Po mojej interwencji zabrano chorą do miejskiego szpitala rejonowego. Hospitalizowana w SOR. W badaniach stwierdzono obniżone stężenie hemoglobiny 8 g/l( w ciągu 3 tygodni obniżyło się z 10,4), płytki 40 tys. (spadły ze 120 tys.), leukocytoza 8 tys.(spadek z 15 tys). Przetoczono 1 jednostkę masy czerwonokrwinkowej, wypisano do domu rano następnego dnia (czwartek) z zaleceniami zgłoszenia się do POZ w celu założenia karty DILO. Nie wiem, czy lekarz SOR widział poprzednie wyniki morfologii. Do lekarza POZ dostała się dopiero następnego dnia tj. w piątek około 13. Lekarka POZ założyła kartę DILO, jednak zaniepokoiła się stanem pacjentki i wychwyciła duże miany w morfologii krwi- umieściła te informacje na skierowaniu do szpitala – tym razem z adnotacją –oddział onkologiczny/hematologia tego samego szpitala klinicznego. Pacjentka nie chciała iść do szpitala. Wśród pacjentów panuje powszechne przekonanie (po części słuszne), że w weekend może być problem z przyjęciem do szpitala. Mówiła, ze nie ma już siły czekać wiele godzin w kolejkach na izbie przyjęć. Ponieważ chora była coraz słabsza i podsypiająca – w piątek około godziny 22 mąż pojechał do szpitala. Starszy człowiek, błądził po olbrzymim kompleksie szpitalnym, ale nie mógł znaleźć oddziału. O tej porze nie miał nawet kogo się zapytać. Pacjentka nie nadawała się już do samodzielnej jazdy do szpitala nawet taksówką. W sobotę rano mąż nie był w stanie samodzielnie zawieźć słaniającej się na nogach chorej do szpitala, obawiał się także wielogodzinnego oczekiwania w SOR. Pojechał więc sam umówić miejsce w szpitalu. Ponieważ hematolog wcześniej nie przyjął pacjentki ( (w miedzy czasie dowiedział się, że podobno także na hematologii nie było wolnych miejsc), .a rodzaj guza nie był do końca określony, udał się tym razem na onkologię Także tym razem, (mimo mojej osobistej prośby) pacjentki onkolog powiedział, że nawet jak przyjedzie nie przyjmie jej na swój oddział. Mąż podłamany wrócił do domu i chciał czekać do poniedziałku, aby zacząć diagnozować żonę ambulatoryjnie w oparciu o kartę DILO. Ponieważ pacjentka pogarszała się uznałem, że chora mimo wszystko powinna znaleźć się w szpitalu. Zaproponowałem rodzinie zgłoszenie się do innego klinicznego szpitala na oddziała hematologiczny. Po rozmowie z dyżurującą na hematologii panią doktor nagle wszystko się zmieniło. Poprosiła o przywiezienie pacjentki (zacząłem rezerwować przewóz prywatnym transportem medycznym). Pomimo, że na hematologii nie było wolnych miejsc (także na korytarzu), przyjęto pacjentkę na inny oddział – tu znalazło się tymczasowe miejsce na korytarzu. Leczenie ustawiono pod nadzorem hematologa. Stwierdzano żółtaczkę (duży wzrost bilirubiny), małopłytkowość, niedokrwistość z dodatnim odczynem Coombsa. Wykonano biopsję szpiku (prawdopodobnie bez odchyleń), TK. Stan chorej dramatycznie szybko się pogarszał. Chorą przeniesiono na OIOM, wprowadzono ją w śpiączkę farmakologiczną. Z powodu niewydolności nerek rozpoczęto dializoterapię. Pomimo dużego wysiłku lekarzy prowadzących pacjentka zmarła po 5 dniach hospitalizacji (piątek). Tak więc minęło 9 dni od pierwszej próby hospitalizacji do zgonu pacjentki. (Zaledwie miesiąc od rozpoczęcia diagnostyki onkologicznej). Piorunujący przebieg choroby!! W kontekście objawów klinicznych i badań dodatkowych rozważałem m. in. rozpoznanie TTP, DIC, zespołu hemolityczno-mocznicowego a nawet przetoczenie niezgodnej grupowo krwi. Ponieważ nikt w rodzinie nie miał zaburzeń krzepnięcia, pacjentka przez całe życie nie miała poważniejszych chorób uznałem, ze najbardziej prawdopodobny był wtórny autoimmunologiczny zespół TTP, z dołączeniem się później ostrej niewydolności nerek., być może po wcześniej przebytej infekcji wirusowej (lub Streptococcus pneumoniae, E. coli, Shigella dysenteriae), choroby autoimmunologicznej (np. SLE) lub chłoniaka – z zajęciem górnych dróg oddechowych. Dla bezpieczeństwa w przyszłości dzieci i wnuków pacjentki być może powinno przeprowadzić się badania biochemiczne i genetyczne w kierunku wrodzonego niedoboru ADAMTS13. (Direct exon sequencing of CFH, MCP, CFI, CFB, C3, Copy number variation across CFH-CFHR locus).
W kontekście tego przypadku chorobowego nasuwa się kilka refleksji na temat trudności diagnostycznych nietypowych i rzadkich jednostek chorobowych. Pokazuje to także, że pierwszym myśleniem lekarza powinno być – Czy ten człowiek może być chory na schorzenie zagrażające jego życiu w sposób nagły? Potem – utrzymać funkcje życiowe i wdrożyć diagnostykę i celowane leczenie. W ocenie pacjenta najważniejszy jest jego aktualny stan zdrowia. Jeśli się nagle pogarsza, to jest sugestia, że wyniki badań (choćby wykonane niedawno) mogą być nieaktualne (lub obarczone błędem) i należy powtórzyć badania i ewentualnie rozszerzyć diagnostykę. W ocenie szybkości postępu choroby przydatne jest porównanie ostatnich wyników ze świeżymi badaniami.
Tak było w przypadku tej chorej. Udało mi się przekonać hematologa w innym szpitalu, że wskazana jest bardzo pilna hospitalizacja, dzięki temu, że pamiętałem wyniki badań morfologii krwi sprzed miesiąca – na ich podstawie zaobserwowałem dynamikę choroby i dramatyczne pogorszenie morfologii krwi i parametrów krzepnięcia (m.in. – d-dimery wzrosły do 3000). Wiedząc, że nie było krwi w stolcu miałem większą pewność, że niedokrwistość nie jest spowodowana nowotworem przewodu pokarmowego. W grę wchodziła liza guza szyi z objawami hematologicznymi. Badania usg raczej tego nie sugerowały). Problemem tej chorej prawdopodobnie (paradoksalnie!) był brak widocznych objawów chorobowych (poza guzem szyi) i prawidłowe wyniki badań dodatkowych sprzed miesiąca oraz dobre parametry krążeniowo- oddechowe oraz początkowo pozornie dobry stan ogólny pacjentki (w środę po szpitalu chodziła o własnych siłach).
W medycynie najmądrzejszym lekarzem jest zwykle ten, który bada pacjenta ostatni, cały czas prowadzi chorego i ma wgląd w stare wyniki badań, zna pacjenta od lat i słucha obserwacji rodziny na temat pogarszania się jego stanu zdrowia. (Stare powiedzenie “Internista wie wszystko, ale nie robi nic, chirurg robi wszystko, ale niewiele wie , natomiast lekarz sadowy – wie wszystko, robi wszystko, ale jest już za późno” czasami niestety sprawdza się w życiu). Lekarz, który bada ostatni nie jest mądrzejszy od kolegów, ale ma znacznie więcej informacji niż jego poprzednicy. Korzysta on także z poprzednio rozważanych rozpoznań, ale także z informacji o braku skuteczności leczenia podejmowanego przez innych lekarzy. Może skupić się na innych podejrzewanych jednostkach chorobowych i sposobach leczenia. Takie przypadki chorobowe, jak opisany powyżej, także przypominają nam, że nie jesteśmy nieomylni, że nasze możliwości diagnostyczne są jeszcze bardzo ograniczone,. Warto więc słuchać rodziny pacjenta, a tym bardziej innych lekarzy, którzy znają chorego dłużej. Posłuchajmy swojej intuicji – to nie są przeczucia, tylko efekt wielu klat gromadzenia doświadczeń pracy z pacjentami. Nie można popadać w rutynę.
Przeciążeni obowiązkami lekarze, niedofinansowany system opieki zdrowotnej w naszym kraju, to przyczyny “wypchnięcia” z kolejki do szpitala pacjentów nie wpisujących się w procedury NFZ. Brak lekarzy specjalistów oraz miejsc w oddziałach szpitalnych także sprzyja temu, że w weekend pacjent nie może się dostać na odpowiedni oddział. Należy także unikać rutyny i zadufania we własną wiedzę medyczną. Medycyna już nie jednego nauczyła pokory. Choroby nieprawdopodobne (ultrarzadkie) są także możliwe. Jak mówił często Sherlock Holmes- że jeśli coś jest nieprawdopodobne (w naszym przypadku niskie prawdopodobieństwo wystąpienia choroby), nie oznacza, że jest to niemożliwe. Nadal jest aktualne powiedzenie “Pycha przed upadkiem chodzi“. Bądźmy czujni, empatyczni, zostawiajmy sobie zawsze margines niepewności, co do naszych rozpoznań. Choroba zagrażająca życiu może przebiegać piorunująco i ze skąpymi objawami klinicznymi. Leczenie podjęte odpowiednio wcześnie może uratować pacjentowi życie!.
Chciałbym, aby podobne problemy nie dotknęły innych pacjentów. Poprosiłem więc dyrekcję szpitala, ordynatorów i lekarzy zajmujących się pacjentką o zapoznanie się z jej dokumentacja medyczną i ocenę prowadzonej diagnostyki. Dyrekcji i lekarzom, którzy zajęli się chorą w drugim szpitalu złożyłem serdeczne podziękowania za olbrzymie poświęcenie dla tej chorej. Nie szczędzili oni sił i środków dla ratowania jej życia. Jestem pod olbrzymim wrażeniem!!. Nie wszystkiemu winny jest system. Wiele zależy też od ludzi. Tu sprawdza się motto mojego bloga: “Kto chce- szuka sposobu, Kto nie chce – szuka powodu”.