Czy można zaoszczędzić dzięki e-recepcie? Moim zdaniem tak. Trzeba tylko zmienić sposób myślenia i inaczej wykorzystać systemy informatyczne.
 wersja zmodyfikowana z 28.03.2020 ( po artykule dr Tomasza Zielińskiego w Medical Tribubune nr 9 z 2029.
wersja zmodyfikowana z 28.03.2020 ( po artykule dr Tomasza Zielińskiego w Medical Tribubune nr 9 z 2029.
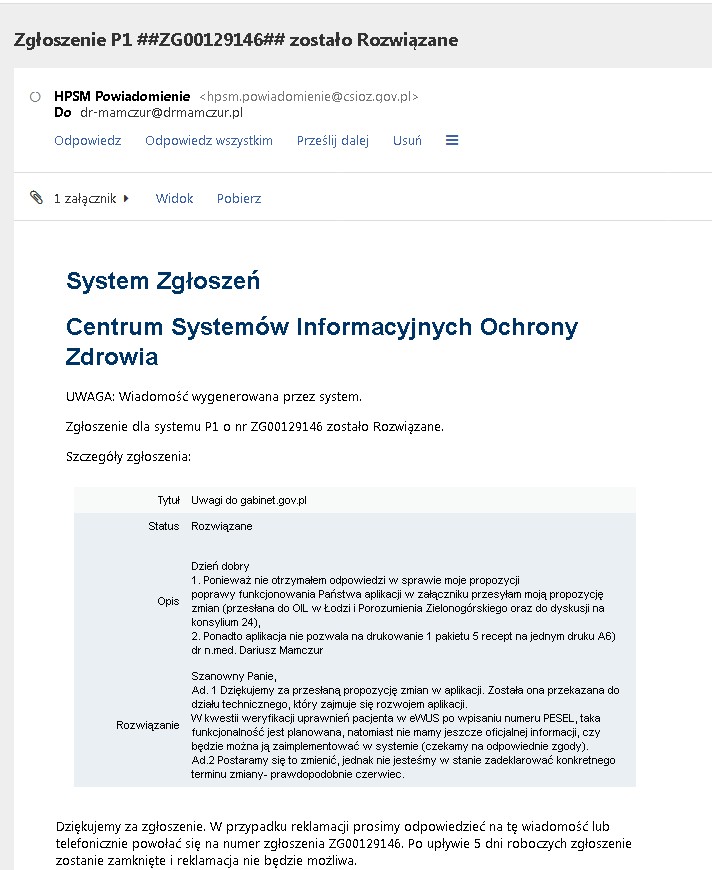
Należy to zrobić w następujący sposób: w ramach gabinetu.gov.pl zastosować algorytm portalu, który nie pozwoli wystawić e-recepty osobie nieuprawnionej tj. nieubezpieczonej, osobie w wieku, dla którego nie należy się refundacja (np. mleka dla dzieci powyżej pierwszego roku życia, leków dedykowanych dla płci, leków dla seniorów 75+), pacjentom, którzy już wykorzystali od innych lekarzy pulę danego leku w wyznaczonym okresie. Następny krok to sprzężenie rozpoznania ICD10 z refundacją leku. Listy refundacje w oparciu o charakterystykę produktu leczniczego powinny zawierać kody ICD10 (to one powinny pozwalać lub nie na refundację – producent leku powinien umieścić je także w charakterystyce produktu – obecnie w ChPL (charakterystyce produktu leczniczego) zalecenia nie mają jednoznacznego przełożenia na kody ICD10 ( np. antybiotyki) – co może być podstawą do karania lekarzy. Lekarz stawia rozpoznanie choroby wg nr ICD10. Ten kod wpisuje do gabinet.gov.pl. Następnie wpisuje on nazwę leku. Jeśli należy się refundacja system akceptuje automatycznie zniżkę na lek, jeśli nie – to recepta jest na 100%.
Skąd coroczne oszczędności 100 000 000 zł? – pełny nadzór nad przepływem leków (elektroniczne zapobieganie mafiom lekowym), refundowanie leków tylko uprawnionym (około 40 mln?), redukcja liczby kontrolerów (nie trzeba sprawdzać refundacji, oszczędność paliwa, prądu i innych kosztów stałych, premii itd- wystarczy zredukować [10 kontrolerów w każdym oddziale NFZ x 12 tys ? zł pensji x12 m-cy] +premia10* 20tys/rok] =1640000x 16 oddziałów NFZ = 28.864.000 zł+ bonusy i koszty stałe), oszczędności na przegranych procesach sądowych, unikanie ciągłego zastraszania lekarzy (chyba, że jest to po to, by zaoszczędzić na refundacji przez to, że lekarze będą się bać wystawiać recept na leki refundowane, a pacjent musiałby zapłacić 100% refundowanego preparatu), pozwolenie ludziom lepiej i szybciej leczyć chorych (więcej czasu dla pacjenta, a nie ciąganie lekarza w sądach – byli tacy co stracili własne domy), a nie system opieki zdrowotnej. Oczywiście kwota ta uwzględnia też utratę dofinansowania budżetu państwa karami płaconymi z kieszeni lekarzy (w tym lekarzy z emeryturami 2000 zł!. To nie są żarty. Tak jest w rzeczywistości u lekarzy z roczników lat 50-tych. Bez tych osób brakowałoby w systemie opieki zdrowotnej 30% lekarzy – głównie specjalistów. Nie pracowaliby, gdyby nie głodowe emerytury – a to wszystko wygląda jak odprawa dla służącego, bo przecież jest to wdzięczność społeczna za WIELOLETNIĄ, ODPOWIEDZIALNĄ pracę w tzw. SŁUŻBIE ZDROWIA).
Wpis powstał w oparciu o stare lekarskie powiedzenie “lepiej zapobiegać niż leczyć”. Parafrazując, w oparciu o e-recepty powinno się doprowadzić do sytuacji, że “lepiej zapobiegać niż karać”, ponieważ na takim podejściu można zaoszczędzić miliony.
Drugą obserwacją z życia jest to, że “przewlekła patologia staje się normą“. Od kilku lat ustawowo zmuszono lekarzy do odpowiedzialności za refundację leków. Za błędy ustanowiono bardzo wysokie kary. Ponadto NFZ żąda od lekarzy zwrotu refundowanych pieniędzy za wykupione przez pacjentów leki. (ostatnio słyszałem o karze 80 tysięcy złotych za refundację mleka dla niemowląt).
Warto przeczytać: NFZ ma prawo karać za błędnie wystawione recepty (uzupełnienie postu z dnia 22.01.2020 – kara 665 000 zł
W kontekście tego wydarzenia i po zasięgnięciu opinii na konsylium 24 (posty ”
” Czy to prawda,że NFZ wkrótce zrezygnuje z karania lekarzy za błędną refundację leków?” oraz “ Kara 665 000 zł za błędna refundację recept!!!” oraz “E-recepta. Czy można było zaoszczędzić ponad 100 milionów złotych?“
Kara 665 000 zł za błędna refundację recept!!!” oraz “E-recepta. Czy można było zaoszczędzić ponad 100 milionów złotych?“
zauważyłem potrzebę wprowadzenie dodatkowej bramki w algorytmie gabinet gov.pl – pozwalającej refundować, po potwierdzeniu spełnienia kryteriów rozpoznania choroby i udokumentowaniu tego w historii pacjenta – tj. jasnym sprecyzowaniu w aplikacji kryteriów niezbędnych do ustalenia kodu refundacji ICD10 – np. refundacja leku w POChP (wymagana spirometria – wskaźnik FEV1 np., angina – wynik posiewu, zapalenie zatok – TK, zawał – karta informacyjna?). Dlaczego w RODO trzeba dać świadomą zgodę wchodzą na daną stronę z cookie, a tam gdzie są pieniądze pozwalać na dowolność. Takie podejście wyklucza możliwość kary za nie wpisanie odpowiednich danych w historii (w przyszłości powinno to być automatycznie “zaciągane” z historii pacjenta. znajdującej się w chmurze.
Lekarze są zdanie, że opór władzy przy obecnym systemie jest dla niej wygodny ze względów politycznych – zastraszanie środowiska lekarskiego karanie (kiedyś ta sama partia proponowała niepokornym lekarzom pobór w wojskowe “kamasze”), zastraszony lekarz pisze mniej leków refundowanych (mniejsza dziura w budżecie – pokrywa ją z własnej pensji i emerytury “suweren”). Karami za refundację można także budżet podreperować (wpis o karze 30 tys. dla koleżanki – ciekawe ile lat będzie musiała pracować dla NFZ- za darmo – aby tę karę odrobić).
Zainteresowanym polecam także artykuł w Gazecie Lekarskiej nr 12/2019-01/2020 str. 32 autor Wojciech Idaszak “Zespół arbitrażowy przy NFZ – Mediacje w sprawie kar“. W skład zespołu powołanego w 2005 zarządzeniem prezesa NFZ wchodzą przedstawiciele samorządu lekarskiego, pracownicy NFZ oraz Porozumienia Zielonogórskiego. Artykuł opisuje sukcesy samorządu w zmniejszaniu kar dla lekarzy. Odbyło je 100 spotkań. Przez 15 lat nie udało się zmienić ustawy refundacyjnej.Myślę, że lekarze znaleźli się wg zasady (nieobecni nie mają racji – ale już nie : nic on nas bez nas). Odnoszę wrażenie, że zespół jest bardziej dla podreperowania wizerunku NFZ (“ludzki pan”), niż dla lekarzy. Zamiast zastanawiać się nad wysokościami kar powinno się zmienić ustawę i uniemożliwić odpowiedzialność lekarza za refundację. Odnoszę wrażenie, że cały problem możemy porównać do bicia dzieci w rodzinie. Nie mówi si, że bicie dzieci jest niezgodne z prawem. Rodzice wpadają na wspaniały sposób i proszą rodzeństwo malucha, aby sami zdecydowali o wysokości kary – czy uderzyć i ile razy ręką, czy paskiem.
Artykuł ten piszę w trosce o lekarzy i środki na finansowanie leczenia pacjentów w ramach NFZ. Przedstawiłem rozwiązanie tak proste, że poparli je znajomi lekarze praktycy. Moja żona powiedziała mi “Przecież to rozwiązanie jest tak oczywiste i proste do wdrożenia. Niemożliwe, żeby nikt o tym nie pomyślał. Chyba, że pomyślał, ale nie chciał tego zrobić?”.
Dlaczego mówię o patologii? Jeżeli coś się dzieje niezgodnie z przeznaczeniem lub prawem, to nie jest to normą. Jeżeli lekarz jest wykształcony i zatrudniony po to, by zbadać pacjenta, postawić rozpoznanie i zlecić odpowiednie leczenie, to dlaczego ma jeszcze odpowiadać za finansowanie refundacji leków? Przecież nikt go do tego nie szkolił, nikt mu za to nie płaci, nikt nie daje mu też nagród za dobrą refundację, nie daje mu też narzędzi, które pozwolą to prawidłowo określać odpłatności. Nikt nie refunduje lekarzom zakupu komputerów, oprogramowania, serwisu informatycznego, utrzymania sieci Internetowej (jak to ma zrobić lekarz z emeryturą 2000 zł – ma nie zapłacić za mieszkanie, jedzenie, odkładać co miesiąc 50 zł na Internet zamiast na leki? ). Dla mnie wygląda to tak, jakby wysoki urzędnik ministerstwa miał obowiązek posprzątania biur, bo przecież z nich korzysta. Oczywiście (?- bo tak myśli się o lekarzach) w razie niewykonania tego dobrze, powinno mu się zabierać premię i nakładać dodatkową karę finansową 200 zł za każde przewinienie. Podobnie przymuszono lekarzy do wykonywania pracy dla ZUS przy orzekaniu do niezdolności do pracy i wystawieniu zwolnień ZLA. Zwykle jeśli prowadzi się outsourcing usług, to usługobiorca dostaje wynagrodzenie za swoja pracę od zlecającego (wystawienie ZLA zajmuje nawet 20 minut – kolejna patologia systemowa, która stała się normą). Powinno być tak, że lekarz stwierdza chorobę, określa czas niezdolności do pracy a pracownik ZUS wystawia ZLA.
Niech każdy robi to na czym się zna i ma do tego odpowiednie narzędzia. Lekarz jest od leczenia, finansiści i NFZ do rozliczania refundacji. Można to wykonać w ten sposób, że lekarz wypisuje recepty na 100%, a NFZ refunduje pacjentom rachunki za leki wg wskazań. O tym rozwiązaniu pisałem już na tym blogu w 2011 r (“ NFZ – karanie lekarzy za recepty”). Można też pójść na kompromis i wykorzystać nowe systemy informatyczne, które zapobiegną ludzkim błędom.
Istniejące rozwiązania ustawowe już pozwalają zdjąć odpowiedzialność lekarza za refundację leków. ”
Obwieszczenie Marszałka Sejmu Rzeczypospolitej Polskiej z dnia 22 lutego 2019 r. w sprawie ogłoszenia jednolitego tekstu ustawy o zawodach lekarza i lekarza dentysty” Dz. U. z 2019 nr 537 (oraz jej nowelizacja w oparciu o Dz. U. 2019 Poz. 1590 z dnia 19 lipca 2019 r. “O zmianie niektórych ustaw w związku z wdrażaniem rozwiązań w obszarze e-zdrowia” )
w art. 45 ust. 2c podaje ” Lekarz i świadczeniodawca nie ponoszą odpowiedzialności za skutki błędnego działania narzędzia informatycznego, o którym mowa w art. 9b ustawy z dnia 28 kwietnia 2011 r. o systemie informacji w ochronie zdrowia, polegającego na nieprawidłowym określeniu odpłatności w związku z rozbieżnością danych zawartych w narzędziu a przepisami prawa, w szczególności z wykazami, o których mowa w art. 37 ust. 1 ustawy z dnia 12 maja 2011 r. o refundacji leków, środków spożywczych specjalnego przeznaczenia żywieniowego oraz wyrobów medycznych.”
“Obwieszczenie Marszałka Sejmu Rzeczypospolitej Polskiej z dnia 15 marca 2019 r. w sprawie ogłoszenia jednolitego tekstu ustawy o refundacji leków, środków spożywczych specjalnego przeznaczenia żywieniowego oraz wyrobów medycznych” Dz. U. 2019 nr 784.
Lekarz jest od leczenia, a nie od refundacji!!. Czy ktoś zna obowiązkowe lekarskie ubezpieczenie OC od błędów lekarskich podczas określania refundacji? Osobiście nie znam. Jeśli nawet ubezpieczyciele nie uznają tego jako usługi medycznej, to dlaczego ustawowo zmusza się lekarzy do takiej odpowiedzialności? Czy nie jest to naruszenie godne zainteresowania Rzecznika Praw Obywatelskich? Czy nie jest naruszeniem wolności gospodarczej ustawowego zmuszanie lekarzy wykonujących działalność gospodarczą w formie indywidualnych praktyk lekarskich bez kontraktu z NFZ do do określania refundacji leków i ponoszenia za nią odpowiedzialności karnej i finansowej? (Co na to Konstytucja?). Czy ktoś podpisując kontrakt z NFZ ma w umowie – pracuj dużo, a wszystko co zarobiłeś i cały twój osobisty majątek ci zabierzemy w formie kar za refundację po 5 latach, jak skończy się po kontrola refundacji leków? To tak jakby posłom powiedziano, że po 4 latach ich błędów legislacyjnych zapłacą za wszystko pod koniec kadencji i to z odsetkami? Dlaczego takie myślenie jest usprawiedliwione wobec lekarzy?
Przyjrzyjmy się dla przykładu, jakie narzędzie dostarcza PZU swoim agentom. Oprogramowanie prowadzi wystawiającego polisę krok po kroku. Nie ma możliwości wadliwego wystawienia polisy, ponieważ algorytm na to nie pozwala. Takim ubezpieczycielem w ochronie zdrowia jest NFZ. To on powinien dostarczyć narzędzie, które zapewni bezpieczeństwo środkom publicznym i wziąć odpowiedzialność za błędy tego oprogramowania!
Są jednak możliwe rozwiązania, jak wyeliminować lekarza z procesu refundacji. “Kto che szuka sposobu, kto nie chce szuka sposobu“.
Czasem w prostocie tkwią olbrzymie zasoby – w tym i finansowe. Od milionów lat wszyscy widzieli okrągłe słońce – a koło wymyślono znacznie później. Często te najprostsze rozwiązania sprawdzają się w mojej diagnostyce trudnych przypadków chorobowych. O moich dobrych intencjach niech świadczy fakt, że przedstawiając to rozwiązanie w ramach projektów racjonalizatorskich mógłbym domagać się 2% od oszczędności. Dla 100 mln zł jest to kwota 2 mln zł. Ponieważ mam już doświadczenie w oporach biurokratycznych (w tym ministerialnych) przy wprowadzaniu reform, dlatego wybrałem formę publicznej dyskusji na temat mojego rozwiązania (Facebook, LinkedIn, Konsylium 24, blog). Dodatkowym argumentem do poddania publicznej dyskusji jest fakt, że z dotychczasowych przepisów widać, że nawet Izby Lekarskie nie miały wpływu na obronę lekarzy przed karaniem lekarzy za refundację leków, a ministerstwo i partie rządzące nie były tym zainteresowane (lub zainteresowane w odwrotny sposób). Ponadto wczoraj (15.01.2020) ideę pomysłu przesłałem do kadry zarządzającej wprowadzeniem portalu “gabinet.gov.pl” z prośbą o przekazanie mojego rozwiązania Ministrowi Zdrowia.
Chcę w ten sposób także pokazać, że starsi lekarze postrzegani przez ministerstwo jako ci “analogowi”, co ponoć nawet nie potrafią wpisać hasła do komputera i wydrukować recepty, od lat korzystają z najnowszych zdobyczy cyfrowych, potrafią obsługiwać komputery, Word, Excel, tworzyć bazy danych, programy statystyczne, programować, korzystać z social mediów i nowych technologii. Mają też swój rozum – wiedzą, że narzędzia raczej służą do karania. Nie ułatwiają one pracy (ile czasu zajmuje wystawienie pierwszej recepty? Zdarza się, że i 40 minut (zamiast 5 minut pisanej ręcznie).
Jak wygląda proces cyfrowej recepty:
- włączenie komputera,
- zalogowanie do komputera
- czekanie na uruchomienie (jeśli system się np. nie aktualizuje automatycznie Windows, połączenie z Internetem (a co jeśli właśnie “padła” sieć, router, lub serwer rządowy),
- wpisanie 3 haseł do eWUŚ (co miesiąc nowe hasło),
- zalogowanie profilem zaufanym do gabinet.gov.pl (2 hasła),
- wpisanie danych pacjenta (PESEL w eWUŚ i w gabinet.gov.pl), nawet kod pocztowy nie jest pobierany automatycznie – a co jeśli pacjent nie pamięta – nie wystawi się recepty bo to pole jest obowiązkowe – traci się czas na wyszukiwarkę kodów pocztowych, wystawienie recepty zgodnej z refundacją (niezgodność ChPL z kodami ICD10)
- podpisanie recepty Szafirem (zanim się załaduje trwa to koło 15 sekund) (kod ZUS)
- nie wspomnę o korzystaniu z weryfikacji profilem zaufanym z kodem SMS (a co jeśli telefon się rozładował, lub nie ma zasięgu? (za telefon też “przyjdzie NAM zapłacić”) lub podczas wizyty domowej). Czyli 7 różnych HASEŁ dla jednej recepty (a CZAS LECI). Wypisanie ręczne recepty to 1 minuta.E-recepty 10 (nawet 40) min.
- Następny problem z drukarką, jeśli jest na WiFi – czasem nie chce się połączyć, lub “woła” brak papieru mimo pełnego pojemnika, lub nagle zabrakło tuszu a brakuje zamiennika, zaciął się papier w drukarce. Czas drukowania – w laserowej HP nawet 10 sek. Format recepty – gabinet.gov.pl pozwala drukować z przeglądarki – ale pakiet 5 recept nie mieści się na jednej stronie A6 – trzeba zużyć 2 kartki lub jedną A4 (ale tu już trzeba umieć drukować 2 strony na jednej kartce – zwróciłem na to uwagę systemowi P1 – potraktowali mnie jak “analogowca” . Przecież zadrukowanie wystawienie dwóch kartek zamiast jednej przez 100 tys. lekarzy 20 razy dziennie przez tylko 300 dni w roku daje (100000x20x300) = 600.000.000 kartek A4 (500 kartek w ryzie= 1200 000ryz x 10 zł = 12 mln zł wyrzuconych w błoto.
Od stycznia 2019 roku funkcjonuje e-recepta. Dopiero przed obowiązkowym wdrożeniem systemu zorientowano się, że trzeba lekarzom dać narzędzie do wystawiania recept on-line. Nikt przez cały rok nie wpadł na pomysł, żeby stworzyć narzędzie, które zoptymalizuje refundację leków, tylko powielono model analogowy refundacji, tyle, że przez Internet. Od miesiąca dostępna jest wersja beta gabinet.gov.pl (czyli jest jeszcze w trakcie opracowywania, a powinna być to już wersja finalna dla 140 tysięcy lekarzy). Wydano prawdopodobnie bardzo dużo pieniędzy. Wykonano “kawał dobrej, ale nikomu niepotrzebnej roboty.” Lekarzom utrudnia życie, państwu nie przynosi oszczędności (swoją drogą ciekawe ile kosztuje utrzymanie takiej platformy – bo czy jest to uzasadnione ekonomicznie w takim wydaniu jak wersja beta? Może najwyższy czas zmienić sposób myślenia i prawo w zakresie procesu refundacji leków!
Aktualizacja z 28.03.2020 – w czasie epidemii koronawirusem SARS-CO-V2
E-recepta i eZLA oraz teleporady -sprawdzają się w tej sytuacji wyśmienicie – zmniejszając liczbę kontaktów z potencjalnie zarażonymi.
- Po rozmowie z moim agentem PZU, który zadał pytanie swoim przełożonym: “Czy zła klasyfikacja refundacji leków jest objęta obowiązkowym OC lekarza?” – otrzymał tylko ustna odpowiedź, ze TAK!
- Polecam artykuł Alicji Gierdoyć “Nie chcemy zajmować się poziomem refundacji” Medical Tribune nr 9 z 2019 str. 28-29 – wywiad z dr Tomaszem Zielińskim, lekarzem rodzinnym, wiceprezesem Porozumienia Zielonogórskiego.
- Odpowiedź z 17.03.2020 ma mój e-mail w sprawie przeniesienia odpowiedzialności za refundacje leków na algorytm rządowego portalu gabinet.gov.pl