Zespół Gilberta (ZG) jest rzadką chorobą genetyczną powodującą niewłaściwe działanie enzymu UDP-glukuronylotransferazy, biorącej udział sprzęgania bilirubiny z kwasem glukuronowym, dzięki czemu bilirubina może być wydalona do dróg żółciowych. W efekcie tego dochodzi do upośledzenia wydalania przez wątrobę bilirubiny, a we krwi do wzrostu stężenia bilirubiny całkowitej i niesprzężonej.
Choroba jest uważana za łagodną i występuje u ok. 5-10% populacji (częściej u mężczyzn (4:1). Objawy kliniczne pojawiają się głównie w okresie dojrzewania. Najczęściej wywołane są wysiłkiem fizycznym, głodzeniem, spożyciem alkoholu, infekcjami, stresem, okresem okołomiesiączkowym. Także niektóre leki mogą sprzyjać ujawnieniu się choroby np.: niesteroidowe leki przeciwzapalne (Ibuprom), paracetamol, statyny, leki stosowane terapiach nowotworowych (irynotekan) i leczeniu HIV (Atazanawir) czy wykorzystywane podczas zabiegów operacyjnych
Chorzy najczęściej nie mają żadnych dolegliwości.
Zdarzają się bóle brzucha, nudności, wymioty, osłabienie, zmęczenie, problemy z koncentracją, brak apatytu. Obserwuje się okresowe zażółcenie skóry i/lub twardówek. W badaniach dodatkowych podwyższenie bilirubiny całkowitej (z reguły poniżej 5 mg%) i bilirubiny pośredniej (wolnej) Co ważne, aktywność transaminaz, ALP, GGTP i stężenie kwasów żółciowych jest w granicach normy.
“Wykazano związek pomiędzy ZG a innymi schorzeniami m.in. przedłużająca się żółtaczką okresu noworodkowego, występowaniem wrodzonej sferocytozy oraz dysertytropoetycznej anemii typu 2, kamicą pęcherzyka żółciowego i dróg żółciowych, schizofrenią, nadwrażliwością na niektóre leki np. irinotecan, isotreoniną, niesteroidowe leki przeciwzapalne, propofol, leki przeciwwirusowe czy statyny.”
(“Choroby rzadkie” – A. Dobrzańska i wsp. str. 182).
W standardach postępowania medycznego przyjmuje się, że chorzy ci nie wymagają terapii ani stosowania diety. (Standardy Medyczne Pediatria 2019; 2; 140-145). Choroba nie prowadzi do marskości wątroby.
Niedawno konsultowałem pacjenta, u którego zespół Gilberta rozpoznano po tym jak wieku 17 lat idąc na dyskotekę wypił kilka piw (neguje dopalacze i narkotyki). Z powodu złego samopoczucia zażył wówczas witaminy (nie za składu) i prawdopodobnie paracetamol. Pojawił się atak panicznego lęku o życie, uczucie “jak w Matrix”. Ledwo dotarł do domu. Od tego czasu pacjent odczuwa stałe złe samopoczucie, osłabienie mięśni, parestezje kończyn dolnych, przewlekłe zmęczenie, senność, objawy depresyjne, sztywność i bóle mięśni, uczucie deralizacji , brain fog, zaburzenia koncentracji i pamięcią. Lekarz POZ zlecił m.in. oznaczenie bilirubiny we krwi.
Okazało się, że jest podwyższone stężenie bilirubiny we krwi przy prawidłowej aktywności transaminaz. Po obserwacji szpitalnej rozpoznano zespół Gilberta i przekazano pacjentowi, że tej choroby się nie leczy. W międzyczasie wykryto podwyższone miana IgG w kierunku boreliozy. leczony długimi cyklami antybiotyków bez poprawy.
Niestety stan pacjenta się nie poprawił. Nie był w stanie chodzić do szkoły, całymi dniami leżał w łóżku. Nie ukończył szkoły średniej. Nie mógł kontynuować studiów. Podejmował się różnych prac, z których był zwalniany za brak koncentracji, nie stawianie się do pracy. Pojawiły się myśli samobójcze, nadużywanie alkoholu, strach, że nie dożyje 30-tych urodzin. Antydepresyjne leczenie psychiatryczne przynosi niewielką poprawę samopoczucia. Chory od 2 lat nie używa alkoholu. Po wielu latach zdał maturę. Stara się wygrać z chorobą.
Zadałem sobie pytanie, co stało się podczas feralnej dyskoteki w wieku 17 lat? Czy alkohol w połączeniu z paracetamolem i np witaminą B3 (kwas nikotynowy jest używany w próbie prowokacyjnej ZG) uaktywniły zespół Gilberta lub uszkodziły wątrobę? Czy choroba mogąca dotyczyć co 20-tego Polaka (zażywającego NLPZ, alkohol, statyny) rzeczywiście jest taka łagodna? Czy obecne dolegliwości psychiczne i neurologiczne mogą mieć związek z infekcją odkleszczową (inną niż borelioza – bo nie reaguje na antybiotyki), zespołem Gilberta lub współistniejąca inną chorobą metaboliczną (np. chorobą Wilsona jak u dziewczynki opisanej w artykule Trudności diagnostyczne i terapeutyczne u dzieci z chorobą Wilsona i współistnieniem zespołu Gilberta – opis dwóch przypadków
Czy jest to Zespół Gilberta (nie robiono badań genetycznych), a może inna hiperbilirubinemia wrodzona (zespół Dubina-Johnsona, zespół Rotora, zespół Criglera-Najjara , zespół Alagila, niedobór alfa1-antytrypsyny, choroba Wilsona, postępująca rodzinna cholestaza wewnątrzwątrobowa – a któraś z nich (np. Zespół Criglera-Najjara typu II) daje objawy neurologiczno-psychiczne).
Czy istnieje możliwość uszkodzenia struktur mózgowia przez bilirubinę jak w przebiegu kernicterus niemowląt? (np.Zespół Criglera-Najjara typu I)
Okazuje się, że oprócz związków ze schizofrenią opisuje się inne neurologiczne związki z ZG.
Zespół Gilberta a przewlekłe zmęczenie, depresja
Zespół Gilberta a mózg, depresja, lęk
Zespół Gilberta a schizofrenia i zaburzenia dwubiegunowe (wolna bilirubina jako neurotoksyna)
A Perspective on a Possible Relation Between the Psychopathology of the Schizophrenia/Schizoaffective Spectrum and Unconjugated Bilirubin: A Longitudinal Protocol Study,1,2,* and 3,4
Zaleciłem kontakt z genetykiem i rozszerzenie badań metabolicznych. Chory oczekuje na RM głowy. (W TK bez większych zmian). Rozszerzyłem diagnostykę koinfekcji odkleszczowych (szczególnie o babeszjozę, panująca w rodzinnych stronach pacjenta).
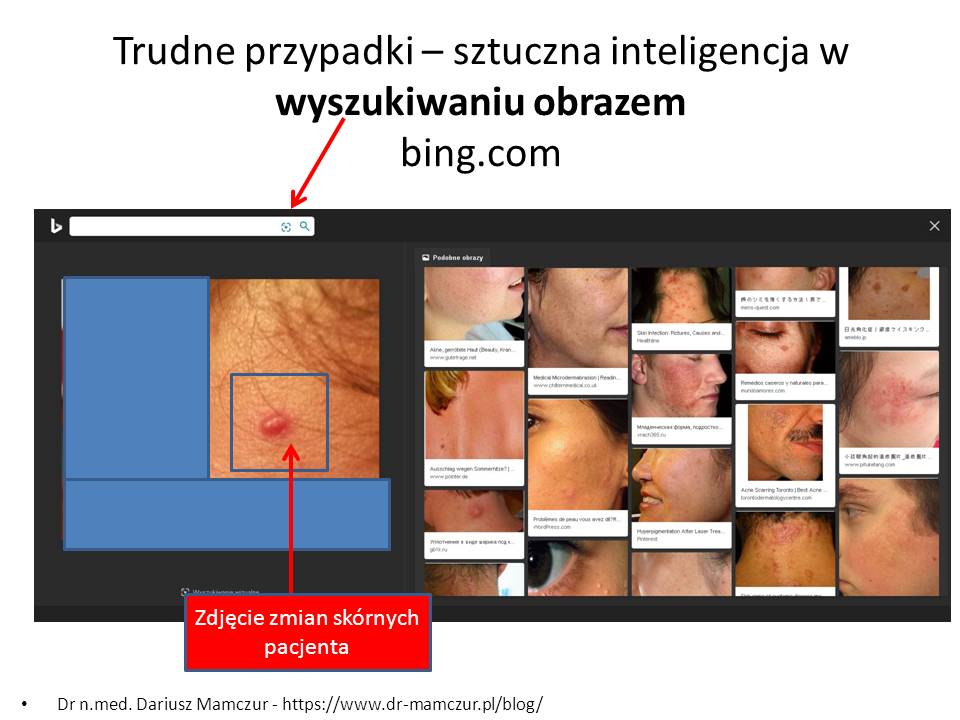
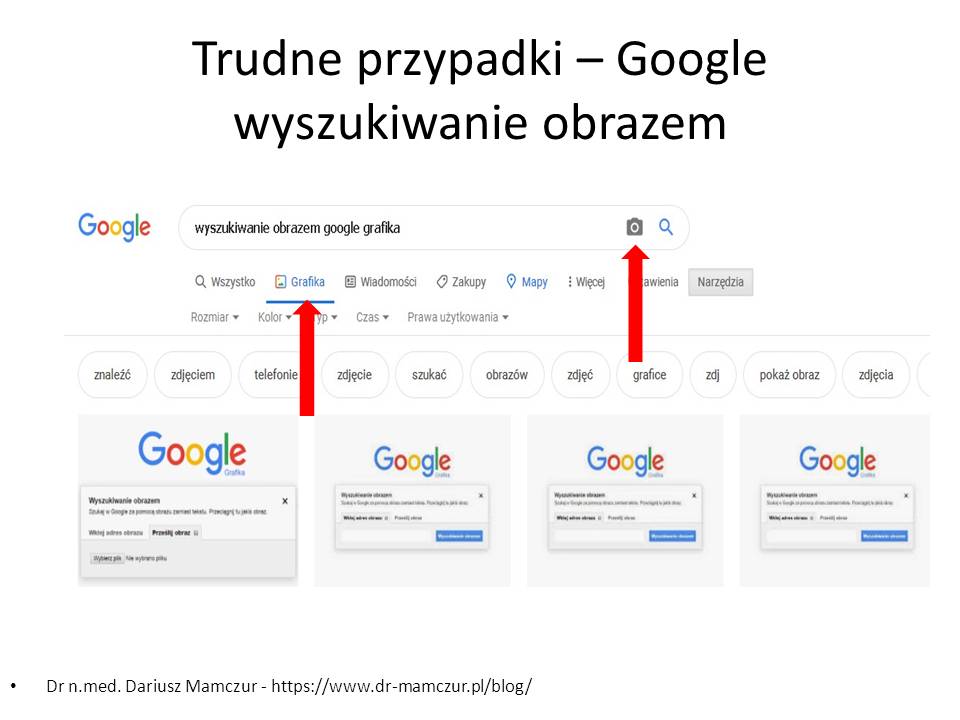 Oczywiście są też płatne programy np. dla dermatologów, które maja znacznie lepiej rozbudowaną taką analizę. Np. VisualDX, program wykorzystuje porównanie obrazem AI – uczenie maszynowe) (DemrExpert na smartfon) (50 dolarów miesięcznie – lub rocznie 500 dolarów)
Oczywiście są też płatne programy np. dla dermatologów, które maja znacznie lepiej rozbudowaną taką analizę. Np. VisualDX, program wykorzystuje porównanie obrazem AI – uczenie maszynowe) (DemrExpert na smartfon) (50 dolarów miesięcznie – lub rocznie 500 dolarów)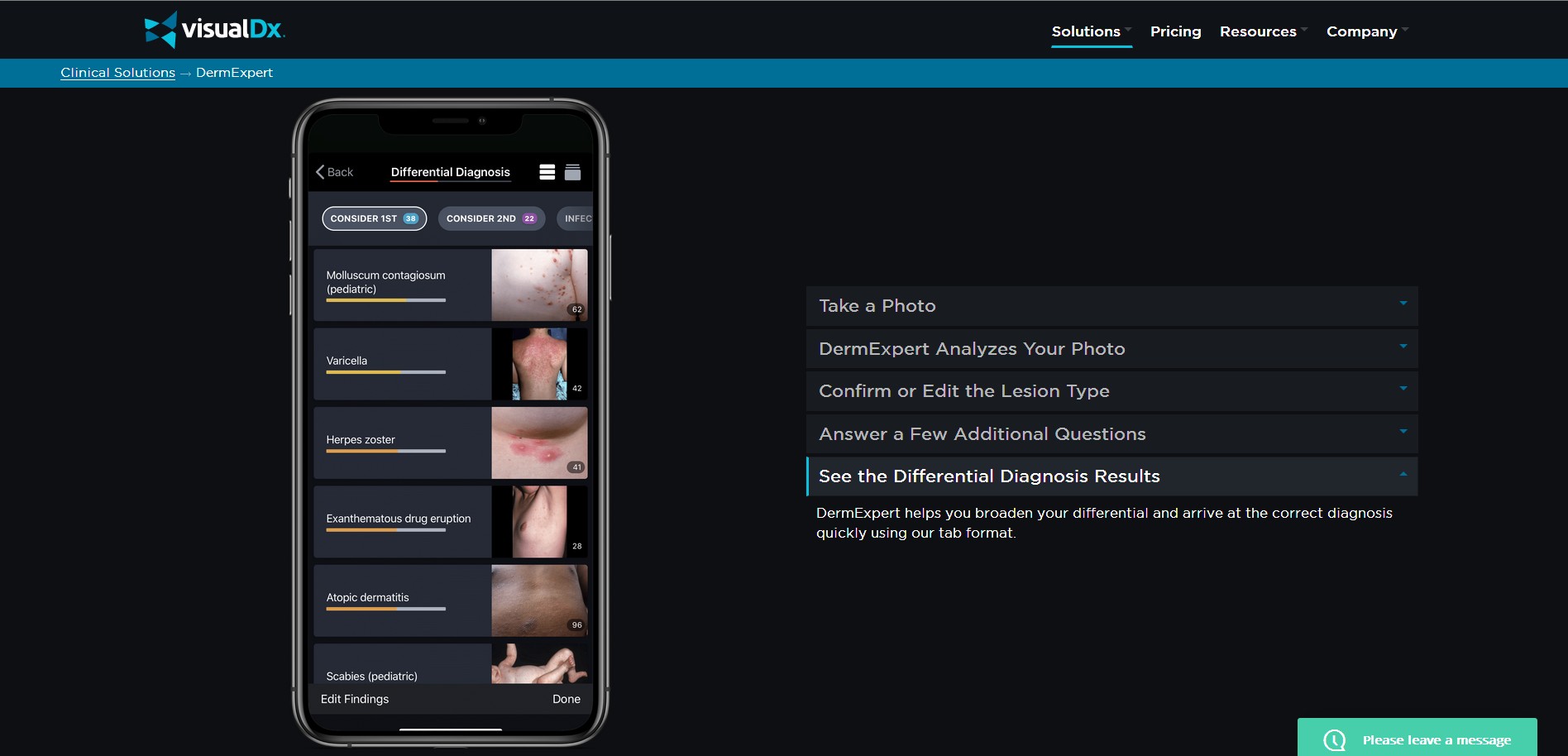 Bardziej zaawansowane porównywanie obrazem stosuje się do analizy zdjęć radiologicznych i wykrywaniu wczesnych postaci nowotworów (np. w mammografii – pisałem już o tym wcześniej) Epoka sztucznej inteligencji- Ewa Ewart-TVN24
Bardziej zaawansowane porównywanie obrazem stosuje się do analizy zdjęć radiologicznych i wykrywaniu wczesnych postaci nowotworów (np. w mammografii – pisałem już o tym wcześniej) Epoka sztucznej inteligencji- Ewa Ewart-TVN24