Jednym z problemów w diagnostyce chorób zakaźnych jest ustalenie z jaką chorobą mamy do czynienia (często takie samy obawy występują przy różnych czynnika chorobotwórczych), pobranie materiału do badań (największy problem jest w zakażeniach narządowych -np. mózg, oczy, serce). W takich sytuacjach posiłkujemy się posiewami krwi (na szczycie gorączki z dreszczami) – ale pasożyty i np. chlamydie, tbc nie rosną na typowych podłożach. Możemy wykonać biopsje narządowe. Myślą jednak, że mało kto che, aby mu nakłuwano oko, czy mózg.
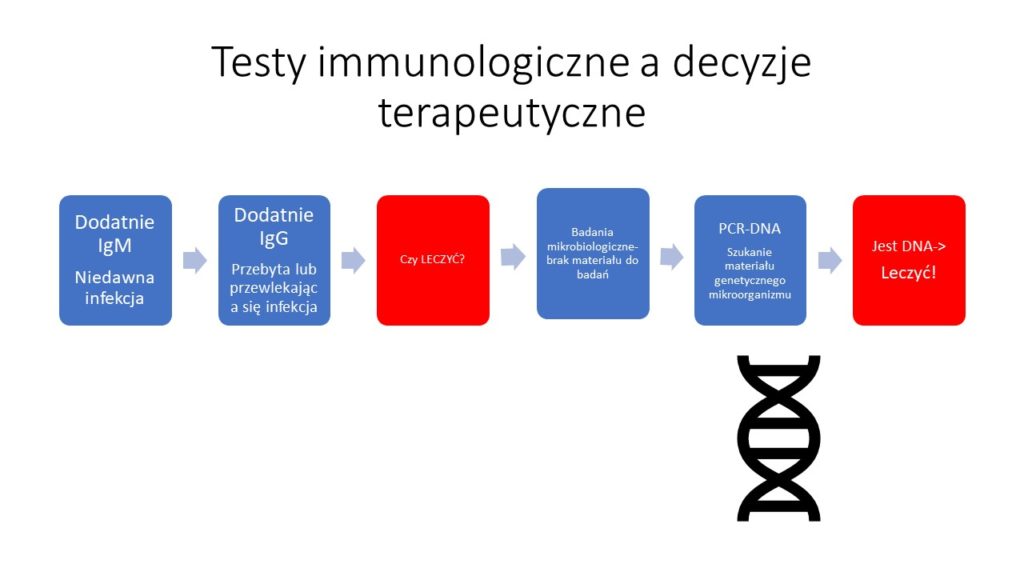
Co takiej sytuacji robimy? Szukamy testów, które zidentyfikuje patogen pośrednio. Ze względów na ceny badań rozpoczyna się od testów immunologicznych poszukujących przeciwciał przeciwko konkretnemu patogenowi (pasożyt, wirus, bakterie, grzyby). Za aktywna infekcję uważa się obecność p-ciał IgM i IgA. Wiele chorób ulega samowyleczeniu. Jednak problem zaczyna się, gdy chory nadal ma dolegliwości. IgM są już w normie podwyższone natomiast są przeciwciała IgG. Spraw dalej komplikuje się, jeśli przeciwciała są obecne dla kilku różnych patogenów.
Ostatnio miałem taką właśnie sytuacje u mojej pacjentki. Wysokie miano IgG dla CMV, pośrednie toksoplazmoza, podwyższone p-ko chlamydia trachomatis, nieznacznie EBV. Podobne problemy występują często u moich pacjentów z podejrzeniem boreliozy. Pacjent pyta, czy powinien się leczyć? Czy leczyć długotrwale np. kontrowersyjną metoda Ilads?
Pytania jakie stawia sobie lekarz to : a) Co wywołuje chorobę? Czy można ją leczyć? Jakie są metody i konsekwencje leczenia? Czy dostępne są w Polsce leki (np. na toksokarozę, filarozę). Jak potwierdzić, czy mamy do czynienia z aktywną infekcją? Czy trzeba badać rodzinę, zwierzęta? Który lekarz chorób zakaźnych podejmie się leczenia na podstawie takich wyników? Zwykle przy ujemnym IgM nie podejmują się leczenia.
Wirusów CMV i EBV nie wyhodujemy w standardowym laboratorium. Nie będziemy na razie pobierać z narządów wycinków, czy płynu mózgowo-rdzeniowego.
Jakie możliwości ma lekarz w warunkach ambulatoryjnych?
Osobiście próbuje potwierdzić obecność materiału genetycznego we krwi i wydzielinach metoda PCR DNA. Korzystam tutaj z wykonywanych m.in. w laboratorium Diagnostyka kilku drogich badań, np.:
Toxoplasma gondii met. PCR, jakościowo nr 344, CMV (Cytomegalovirus) met. PCR, ilościowo nr 353, EBV (Epstein-Barr virus) met. PCR, ilościowo nr 363, podobnie z panelem infekcji odkleszczowych (około 800 zł) , urogenitalnych, HBV met. PCR jakościowo nr 307.
Niestety nawet potwierdzenie EBV nie skutkuje leczeniem – nie zawsze jest potrzebne, nie mamy dostępnego leku antywirusowego – dlatego wstrzymuję się badaniem PCR. Podobnie z CMV – mamy leki np. gancyklowir, zarejestrowany do lecznictwa szpitalnego zamkniętego, o wysokiej cenie – kuracja powyżej 10 tys. zł, sporo objawów ubocznych – kuracja raczej tylko przed przeszczepem narządów.
Podsumowując– nie zawsze wykrycie przeciwciał przeciwko danemu drobnoustrojowi świadczy o wyleczonej lub trwającej infekcji i jest wskazaniem do leczenia. Także badania PCR-DNA powinny być wykonane na materiale pobranym z narządu objętego chorobą. Brak DNA w testach z krwi nie wyklucza zakażenia danego narządu np. w mózgu. Czy następny problem to, co robić z pacjentem z objawami chorobowymi, dodatni,mi testami immunologicznymi (Elisa, potwierdzenia Western Blot) a UJEMNYMI PCR-DNA?